

¿Conoces las lesiones y patologías que afectan a los adultos de la tercera edad? Con el envejecimiento el adulto es más propenso a padecer diversas alteraciones, conócelas a continuación.
Hay diversidad de patologías y alteraciones que afectan a los adultos de la tercera edad que van desde alteraciones a nivel musculoesquelético hasta el nivel cognitivo, muchas de estas patologías y lesiones pueden ser prevenidas a través del fortalecimiento de la musculatura, ejercicios de equilibrio, entre otros y, en caso de suceder, pueden ser tratados a través de diversas especialidades como la fisioterapia.
Las caídas pueden desencadenar fracturas, las fracturas pueden perjudicar la calidad de vida y la dependencia del adulto mayor, un buen manejo es primordial para que éste recupere su capacidad. Sin embargo, no solo este tipo de alteraciones afecta al individuo de la tercera edad, sino también enfermedades como la de Parkinson, el Alzheimer, alteraciones en el equilibrio, entre otras patologías, que desencadenan problemas y afectan su calidad de vida y salud.
Se define la caída como la consecuencia de cualquier acontecimiento que precipite a una persona al suelo en contra de su voluntad, esta definición abarca escenarios clínicos heterogéneos que surgen desde una caída accidental o mientras se practica algún tipo de deporte.
Las caídas constituyen uno de los síndromes geriátricos más importantes debido a su alta incidencia y por la elevada morbimortalidad que está proporciona. ..
Las caídas pueden ocurrir en cualquier edad siendo los niños y los adultos mayores más propensos, sin embargo, las secuelas son muy distintas en ambos, siendo la mortalidad y la discapacidad alta en las personas de la tercera edad se, calcula que un 7% de las visitas emergencia que realizan los adultos mayores son gracias a una caída.
Antes de los 70 años es mucho más frecuente las caídas de mujeres quienes además tienen el doble de probabilidad de una secuela asociada severa a pesar de que la tasa mortalidad es superior en los hombres, posiblemente sea debido a mecanismos de caída diferentes. Otro dato importante es que se estima que las personas que son dependientes de sus actividades de la vida diaria son 78% más propensas a caerse que aquellas que no poseen esas dificultades
Existe una relación entre las caídas, la ansiedad y la depresión, considerándose de esta manera el síndrome post caída que se define como una ansiedad relacionada con la bipedestación y es mucho más frecuente en las mujeres que en los hombres.
Factores intrínsecos propios de los pacientes son determinados debido a las modificaciones fisiológicas referentes a la edad, pueden ser:
Factores extrínsecos corresponden a los factores ambientales del entorno o de elementos de uso personal, estos constituyen hasta el 50% de las caídas.
Se pueden clasificar como inmediatas o tardías, las primeras incluyen lesiones menores en las partes blandas y fracturas, donde la más frecuente es la fractura de cadera, el fémur, el húmero, la muñeca y las costillas. También se debe considerar la posibilidad de desarrollar un hematoma subdural posterior a un deterioro cognitivo.
Las consecuencias tardías comprenden la inmovilidad con todas las complicaciones del síndrome post caída que se caracteriza por la falta de confianza del paciente en sí mismo debido al miedo que tiene este de volver a caerse y restricción de la deambulación debido por el mismo o por sus cuidadores, llegando a producirse un aislamiento e incluso la depresión.
En este vídeo te explicaremos 7 vídeos que ayudan a prevenir las caídas en el adulto mayor.
La fractura de cadera se trata de una solución de la continuidad ósea que se localiza entre la base de los trocánteres y la extremidad proximal del fémur, la fractura de cadera en el anciano representa una de las causas más importantes de morbilidad y mortalidad entre la población de geriátrica o de tercera edad, aproximadamente la mitad de los ancianos que solían ser independientes que sufren de esta clase fractura pasan a ser parcialmente dependientes para las actividades físicas de la vida diaria y un tercio totalmente dependiente.
La edad media de los pacientes que sufren de esta lesión de cadera están por encima de los 80 años y casi el 80% de los pacientes que se fracturan son mujeres, el riesgo anual de sufrir una fractura de cadera está altamente relacionada con la edad y alcanza un 4% de riesgo en mujeres de 85 años.
En el Reino Unido ocurren cada año 86.000 fracturas de cadera…
En el año 1990 el número a nivel mundial de fracturas de cadera fue aproximadamente 1,3 millones con una proyección para el año 2050 dada la tendencia entre 7 y 21 millones de casos.
La mortalidad asociada con este tipo de lesión de cadera se encuentra entre el 5 y el 10% al cabo de un mes de haberse producido el accidente. Después de un año de la fractura ha muerto por lo menos un tercio de los pacientes, datos que deben compararse con la esperada mortalidad anual de un 10% de los individuos de la tercera edad, esto quiere decir que solo un tercio de muertes son directamente atribuibles a la fractura de cadera, sin embargo, los pacientes y sus familiares piensan a menudo que la factura juegan un papel fundamental en la muerte de este tipo de pacientes, más de un 10% de los supervivientes quedan incapacitados con gran dependencia, sin posibilidades de puede retornar su previa vida.
Los signos y síntomas que se dan en las fracturas en la región de la cadera son dolor en la región inguinal y el trocánter mayor, en ocasiones hasta dolor se puede irradiar hasta la rodilla, la movilidad se encuentra limitada, la extremidad afectada es mucho más corta y con rotación externa (sobre todo cuando la fractura se desplaza), debilidad en los músculos de la cadera y otros síntomas que se le asocian son los derrames de sangre y la tumefacción.
Un factor de riesgo es aquel que incrementa la probabilidad de contraer una enfermedad o condición, los factores de riesgo asociados a fracturas de cadera son:
Échale un vistazo a este video y obtén información acerca de los ejercicios que ayudan a mejorar la movilidad y la zona de las caderas y evita el sufrir de una fractura.
El síndrome movilización se define como el descenso de la capacidad para desempeñar las actividades de la vida diaria debido al deterioro de las funciones motoras en el adulto mayor, se caracteriza por una reducción de la tolerancia a la capacidad física, debilidad muscular progresiva y en casos graves pérdida de los automatismos y reflejos posturales necesarios o requeridos para la deambulación.
Se clasifica en:
Debido a esta explicación nace otra definición para sustituir el concepto de inmovilidad la cual es dismovilidad o movilidad dificultosa la cual se define como la molestia, dificultad o imposibilidad para movilizar parte del cuerpo o trasladarse secundario a situaciones patológicas de diversos orígenes biológicos, psíquicos, sociales, espirituales o funcionales, las cuales afectan la calidad de vida, la salud y tienen riesgo de progresar.
Gran parte de las causas que desencadenan esta inmovilidad viene dada por diferentes factores, hay patologías relacionadas a trastornos físicos que pueden producir este síndrome, como:
Alteraciones fisiológicas asociadas al envejecimiento que pueden desencadenar este síndrome:
Factores psicológicos como la depresión, desesperación, falta motivación.
Los sistemas más afectados son el cardiovascular y el músculo esquelético:
La escoliosis degenerativa se trata de una desviación de la columna resultado de una degeneración progresiva de los elementos de la columna previamente recta.
En la edad madura la escoliosis tiene una prevalencia de 6 a 68%...
Se observa como una enfermedad rotacional compleja tridimensional la cual afecta la columna en los planos sagital, coronal y axial, la escoliosis del adulto son las enfermedades del esqueleto maduro con un ángulo de mayor de 10° en el plano coronal y su prevalencia del 6% de 68%.
La escoliosis degenerativa se origina debido a una enfermedad degenerativa asimétrica del disco y de las facetas articulares a diferentes niveles generando así cargas asimétricas en el segmento espinal y consecuentemente en la columna lumbar y se manifiesta en una deformidad tridimensional.
Las cargas asimétricas y la degeneración hacen un círculo vicioso del cual se le añade desórdenes metabólicos como la osteoporosis (sobre todo mujeres posmenopáusicas) produciendo de esta manera colapsos vertebrales y progresión de la curvatura.
El dolor en la escoliosis del adulto se presenta en prácticamente el 90% de los pacientes. El dolor axial se presenta en una posición vertical, sobre todo cuando el paciente se encuentra de pie o en sedestación y esta mejora cuando se retira la carga sobre la columna al colocarse en decúbito supino, decúbito lateral o cuando se adquiere una posición de sentado o en flexión.
Puede presentar dolor radicular o claudicación neurogénica…
El dolor se presenta sobre la convexidad en el 75% de los casos en la curvatura en puntos gatillos en la región muscular alrededor de la cresta ilíaca y sacro o de manera difusa sobre el área espinal afectada, se considera que el dolor es secundario a la fatiga de la musculatura paravertebral por sobrecargas que no se encuentran balanceadas y se crea una inestabilidad de uno o más segmentos causando así un círculo vicioso que genera pérdida de lordosis lumbar, pinzamiento de costillas y pérdida de la cintura.
Existe un déficit neurológico como resultado de un síntoma insidioso debido a la progresión de la curva la producción de hernias en los fragmentos del disco.
La enfermedad de Parkinson se trata de una enfermedad neurológica crónica, es decir, que se mantiene toda la vida siendo además progresiva la cual avanza a través del tiempo. Esta se manifiesta especialmente con la aparición de lentitud al moverse, lo cual se denomina bradicinesia.
Esta enfermedad es mucho más frecuente en las personas mayores de 65 años, aproximadamente 1 de cada 100 la tiene y con el envejecimiento de la población ha aumentado el número de casos.
Al envejecer es normal tener una forma más lenta de moverse, sin embargo, el paciente con Parkinson presenta lentitud y otros síntomas que se le agregan como es el temblor que aparece durante el reposo, la rigidez y los problemas de equilibrio.
No se conoce la causa con exactitud de la enfermedad de Parkinson, sin embargo, se sabe que no es contagiosa ni es hereditaria, aunque cuando la enfermedad se inicia entre los 40 años se ve en casos heredados. La enfermedad de Parkinson se produce gracias a la destrucción de las neuronas, sobre todo aquellas que se encuentran en el tronco cerebral en la llamada sustancia negra, estás células se encargan de producir una sustancia que se denomina dopamina la cual actúa en una parte del cerebro encargada de controlar el movimiento del cuerpo.
Conoce más acerca de esta patología geriátrica a través de este vídeo.
La demencia se define como el deterioro de las capacidades cognitivas que entorpecen la realización de manera satisfactoria de las actividades de la vida diaria. La enfermedad de Alzheimer se trata de una demencia progresiva que tiene el déficit de memoria como uno de sus principales síntomas, generalmente el paciente empeora de manera progresiva mostrando problemas perceptivos de lenguaje y emocionales a medida que la enfermedad continúa avanzando.
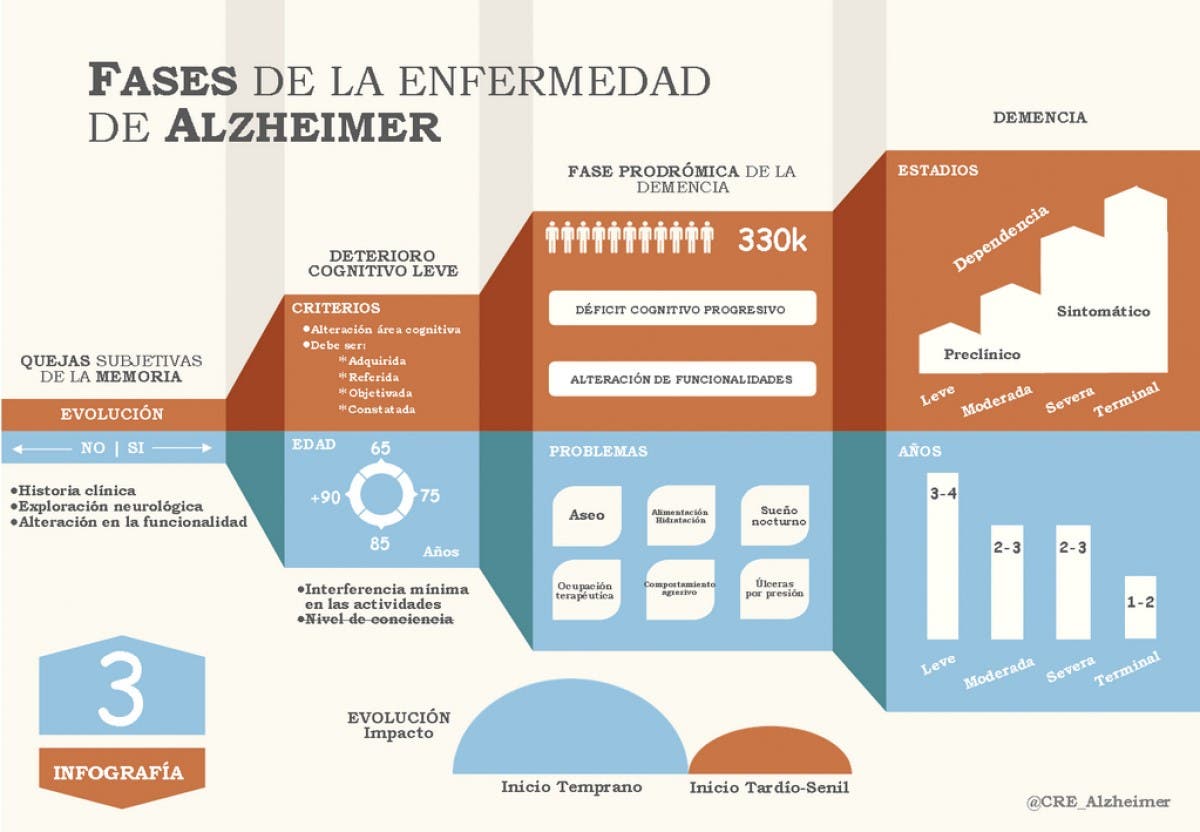
La etiología de esta enfermedad realmente es desconocida. En función de la edad de aparición de los síntomas se clasifica en enfermedad de Alzheimer de inicio precoz y el comienzo es antes de los 65 años, enfermedad de Alzheimer de inicio tardío si comienza después de los 65. En torno al 10% de los casos de la enfermedad de Alzheimer son hereditarios con una transmisión autosómica dominante, los estudios iniciales genéticos demostraron que el gen de la enfermedad se localiza en el brazo largo del cromosoma 21. Las mutaciones en el cromosoma 21 originan la formación de una proteína precursora amiloide anormal.
El Alzheimer pasa por diferentes etapas las cuales se pueden dividir en tres:
Los síntomas más comunes en la enfermedad son alteraciones del estado de ánimo y de la conducta, pérdida de memoria, dificultad de orientación y lenguaje, alteraciones cognitivas. La pérdida de memoria llega hasta el no reconocer a los familiares o el olvido de habilidades normales para el individuo, otros síntomas son cambios de comportamiento como arrebato de violencia, en las fases finales se deteriora musculatura y la movilidad pudiendo presentarse incontinencia de esfínteres.
Luego haber obtenido un diagnóstico adecuado acerca de qué patología puede estar desencadenando el problema muscular o cognitivo se procederá a realizar un tratamiento médico adecuado el cual estará basado en el uso de fármacos y tratamientos conservadores o quirúrgicos, dependiendo de la patología. Se debe acudir con un profesional especializado que sepa abordar de manera satisfactoria este tipo de alteraciones.
Las indicaciones para cirugía son dolor debilitante que no responde a un método no quirúrgico de más de 6 meses.
La fisioterapia desempeña un papel sumamente importante para aquellas patologías o lesiones que afectan a los adultos de la tercera edad, la fisioterapia en geriatría emplean diferentes herramientas las cuales proporcionan numerosos beneficios a estos pacientes con el uso de diferentes ejercicios terapéuticos, tanto de fortalecimiento como mantenimiento, que permitirán mantener las condiciones o las capacidades físicas del individuo.
En patologías como fractura de cadera se puede emplear tratamientos post quirúrgicos que ayudan a que el usuario pueda tener mayor dependencia, al igual que el uso de diferentes agentes físicos como la electroterapia ultrasonido, el calor y el frío para disminuir el dolor producto alteraciones como la escoliosis degenerativa, en el caso de la enfermedad de Parkinson se trabajan diferentes movilizaciones y ejercicios para mejorar la coordinación y el equilibrio que pueden estar alterados en estos pacientes y en la enfermedad de Alzheimer se realizan ejercicios moderados y suaves para trabajar todos los sistemas corporales, activar el suelo pélvico con la finalidad de fortalecer los músculos y evitar la incontinencia urinaria, también se realizan terapias respiratorias, terapias para evitar la aparición de caídas y ejercicios de respiración y relajación.
El Fiit concept o la fisioterapia integrativa también ofrece diversas herramientas que ayudarán a la prevención y el tratamiento de diversas enfermedades que se originan en el adulto mayor, con el empleo de ejercicio físico, terapia manual y fitoterapia, además de la gestión de emociones las cuales se pueden ver afectadas sobre todo en personas de esta edad y generan disfunciones en las vísceras que repercuten a nivel musculoesquelético y afectan la salud, proporcionando así un tratamiento o un programa de rehabilitación muchísimo más completo que los que proporciona la fisioterapia tradicional.
A través de este vídeo proporcionamos toda la información necesaria para mejorar el equilibrio en personas mayores.
Sí bien hay ciertas lesiones que no se pueden prevenir, se puede realizar cierto tipo de actividades o ejercicios que contribuya o disminuya el riesgo de padecerlas. En el caso de las caídas es recomendable que el adulto mayor se desenvuelva en un ambiente cómodo con características arquitectónicas adecuada y que evite ciertos movimientos o actividades que puedan conducir una caída y por lo consiguiente al desarrollo de fracturas o alteraciones a nivel musculoesquelético, también se debe realizar actividades cognitivas que contribuye a mejorar la salud de las personas mayores.
#SabiasUnDato El baile no tiene edad, y es que hay personas que incluso con 90 años son capaces de bailar ¡increíblemente bien! Se sabe que bailar durante la tercera edad mejora de forma considerable el equilibrio y reduce el riesgo de caídas y lesiones. ¡que la edad no te frene!
— SABÍAS UN DATO (@sabiasundato_o) July 21, 2020