En medicina física y rehabilitación, una de las causas más comunes de consulta es el dolor en la zona baja de la espalda, mejor conocida como lumbalgia o lumbago. Es una molestia que presenta múltiples manifestaciones clínicas y diferentes sintomatologías, las cuales dependen en gran medida de la subjetividad del paciente, de su tolerancia al dolor, su entorno social, su estilo de vida y la causa aparente del mismo. Por tales razones, es común hablar de lumbalgia inespecífica.
Este tipo de padecimiento afecta a más del 80% de la población a nivel mundial y en cualquier momento de su vida, sin distinguir edades. Resulta un problema sanitario bastante frecuente y en la mayoría de los casos, invalidante por su alta incidencia y poca especificidad, ya que se ve influenciado por las posturas, los movimientos y esfuerzos, así como también puede deberse a causas neoplásicas, infecciosas, traumáticas, metabólicas, vasculares, ginecológicas y psicosomáticas.
Es un tipo de dolencia que se produce frecuentemente como resultado de alteraciones mecánicas y/o posturales, asociada a limitaciones para realizar tareas del hogar, en el trabajo e incluso puede afectar el sueño.
La zona lumbar, es aquella que se corresponde con la parte final de la columna vertebral y que tiene relación directa con la pelvis y sacro. Se caracteriza por presentar una curvatura lordótica, es decir, con forma de “C” invertida y las vértebras de mayor tamaño, necesarias para soportar el peso del tronco, las extremidades superiores y el cráneo.
Anatómicamente, los cuerpos vertebrales de la columna lumbar son más anchos y con un excavado en el centro, con láminas altas, dirigidas hacia atrás y al centro, para convertirse en una apófisis espinosa bastante gruesa y rectangular. Asimismo, los discos intervertebrales a este nivel son más gruesos y con un núcleo más pulposo y un anillo fibroso más resistente, con la finalidad de absorber mejor los impactos, distribuir las cargas y soportar los diferentes cambios de posición, respectivamente.
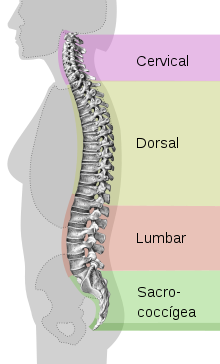
En ese sentido, la lordosis lumbar es dada gracias a la forma específica del cuerpo vertebral, el cual es ligeramente más alto en su parte anterior y más delgado, con una dirección hacia atrás y abajo en su parte posterior, otorgando la curvatura propia de la zona lumbar y también cervical. Es importante mencionar, que las mismas son características para generar movimiento, mientras que la curvatura cifótica de la zona torácica, es propia para la protección.
Es así, como la Unidad Funcional Vertebral o “FSU” por sus siglas en inglés, se compone de dos cuerpos vertebrales (superior e inferior) y su respectivo disco intervertebral, con los demás elementos de unión, como son las articulaciones interapofisarias y el sistema ligamentoso del raquis. La FSU se divide, a su vez, en dos partes: una anterior y estática; compuesta por los cuerpos y el disco, y una posterior y dinámica; compuesta por las láminas, pedículos y apófisis espinosas.
Por su parte, el disco intervertebral se encarga de amortiguar los impactos y absorber la presión que producen los movimientos del raquis para distribuir las cargas y evitar un mayor desgaste articular.
¿Qué es el dolor lumbar o lumbalgia?
Es la manifestación de dolor en la parte baja de la espalda o región lumbar. El término se utiliza para indicar un síntoma y como complemento para determinar un diagnóstico. Sin embargo, al ser tan generalizado y poco específico, no es considerado un diagnóstico en sí.
Por otra parte, es una de las sintomatologías más frecuentes a nivel mundial, que afecta tanto a hombres como mujeres y a personas de cualquier edad. Asimismo, puede estar asociado a síndromes posturales, procesos degenerativos, traumatismos, enfermedades congénitas, metabólicas e infecciosas, en los cuales, dependiendo del tipo, se acompaña de manifestaciones clínicas como dolor irradiado o referido, limitación funcional, rigidez articular, hiperalgesia, inflamación o pérdida de fuerza muscular.
Epidemiológicamente, entre el 80-85% de la población, en cualquier momento de su vida, ha sufrido de dolor lumbar, siendo más propensa la población masculina entre los 30 y 60 años, donde el 90% de los casos son producto de lumbalgias mecánicas y el 10% restante, corresponde a enfermedades inflamatorias o de origen no vertebral. La población infantil presenta pocos episodios de dolor lumbar, en cuyos casos se relaciona directamente con alteraciones mecánicas del sistema musculoesquelético como escoliosis y lordosis. Por otra parte, las lumbalgias causan entre el 30 y 50% de las bajas laborares, con una repercusión, dependiendo de la causa, de unos 41 días de ausencia en el trabajo.
Características de la lumbalgia
Al ser un dolor de origen multifactorial sus características clínicas son igual de variadas, por lo que es fundamental realizar una anamnesis y exploración física exhaustivas. Entre los principales síntomas que conlleva una lumbalgia, se encuentran:
- Dolor de origen mecánico: se corresponde con el 90% de los casos, y se caracteriza por aumentar durante el movimiento, la sobrecarga de tensión o una maladaptación postural. Por otro lado, se produce alivio durante el reposo, la disminución de cargas y la reeducación postural. Este tipo de dolor se asocia con alteraciones estructurales de la columna lumbar.
- Dolor irradiado: es aquel que se origina de la zona lumbar pero sigue la dirección de un nervio hacia glúteos o miembros inferiores, es producido al realizar movimientos en ciertas direcciones y en algunos casos, se exacerba al toser, hablar muy alto, reír o defecar. Igualmente, este tipo de dolor puede acompañarse de alteraciones de la sensibilidad como parestesias, hiperalgesias o disestesias y de trastornos motores. Asimismo se asocia con hernias o protrusiones discales, radiculopatías, lumbociatalgias, estenosis del canal vertebral, entre otros.
- Dolor de origen no mecánico: se caracteriza por ser un dolor persistente e intenso, que aparece durante el día o la noche, que incluso impide el descanso y causa dificultad al dormir. Puede deberse a múltiples factores, como enfermedades inflamatorias, dolores referidos de alguna lesión visceral, presencia de tumores o infecciones. Representa los casos más graves y en los cuáles es necesario estar atento a las banderas rojas.
- Dolor miofascial: está directamente relacionado con el componente osteoartromuscular y sus disfunciones, las cuales conllevan a aumentar el dolor con reposo y los climas fríos, que favorecen la rigidez articular, por el contrario, se mitigan los síntomas al realizar movimientos, entrar en calor y trabajar la flexibilidad.
Tipos de lumbalgia
Para la clasificación de las lumbalgias es necesario tomar en cuenta el posible origen anatómico y la fisiopatología del dolor, además de los aspectos inherentes a la persona que lo padece, como son la edad, el entorno social, la actividad laboral, el estilo de vida, los antecedentes médicos y familiares, el estado emocional y la personalidad. Es así, como el dolor lumbar tiene gran carácter subjetivo, debido a la alta o escasa presencia de mediadores neuroquímicos y su relación con el ambiente externo, en este caso, el cuerpo del paciente.
En ese sentido, entre las estructuras anatómicas que destacan al momento de identificar el tipo de dolor lumbar, se encuentran: el disco intervertebral, que recibe inervación a través del anillo fibroso y se relaciona con el ligamento longitudinal posterior, además de cambiar de tamaño y resistencia dependiendo de la cantidad de nutrientes y agua que pueda absorber; las articulaciones interapofisarias, que se someten a varios desplazamientos que producen desgaste y la consiguiente respuesta protectora a través de las capsulas articulares; los músculos paravertebrales, que reciben y envían información sensitiva a través del conjunto de nervios espinales que unidos al hueso, es decir, las vértebras resisten fuerzas de tensión, compresión, tracción y torsión; componentes del sistema nervioso central y periférico (raíz nerviosa, ganglios dorsales o duramadre), los cuáles pueden verse comprometidos por una compresión, torsión o inflamación y por último, las vías dolorosas o conexiones nerviosas, que se ven afectadas por la existencia de situaciones de estrés, emergencia, angustia o fatiga extrema, alterando o modificando la percepción del dolor.
- Lumbalgia aguda o leve
- Lumbalgia subaguda o moderada
- Lumbalgia crónica o severa
- Lumbalgia mecánica:
- Por alteraciones estructurales
- Por traumatismos
- Por sobrecarga funcional y postural
- Lumbalgia no mecánica:
- Inflamatorias
- Infecciosas
- Tumorales
- Por enfermedades endocrinas y metabólicas
- Por enfermedades hematológicas
- Misceláneas
Causas del dolor lumbar
- Lumbalgia mecánica: es la más frecuente de las algias lumbares con una incidencia del 90% y afectando a más de la mitad de la población mundial, entre sus principales causas se encuentran; las alteraciones estructurales (adquiridas o congénitas) como espondilosis, escoliosis, espondilolistesis, patologías discales, espina bífida, embarazo y artrosis interapofisarias; la sobrecarga (funcional o postural) que se debe a dismetrías pélvicas, alteraciones del tono, sobrecargas articulares, sedentarismo y lesiones deportivas.
- Lumbalgia no mecánica: suele producirse por inflamación (espondiloartropatías); infecciones por bacterias, hongos, parásitos y otros agentes (osteomielitis y discitis); tumores óseos e intraraquídeos y metástasis; enfermedades osteoarticulares (sacroilíacas); gastrointestinales; vasculares, genitourinarias, endocrinas; metabólicas y hematológicas.
La variedad de causas que pueden terminar con una sintomatología del dolor lumbar hace necesaria una anamnesis y una exploración física detalladas, que garanticen un diagnóstico específico y acertado, de modo que al momento de desarrollar un programa de tratamiento, el mismo vaya acorde a las necesidades del paciente y los objetivos planteados para su máximo bienestar.
Tratamiento de las lumbalgias
El abordaje del paciente dependerá de las características clínicas del dolor, las limitaciones funcionales y la repercusión para el desempeño de las actividades de la vida diaria. De manera general, se distinguen tres niveles de prevención y atención para los pacientes con algún tipo de algia a nivel vertebral.
- Atención y prevención primaria: se centra en la educación del paciente sobre los factores causales del dolor y las distintas maneras de evitarlos. En ese sentido, con la fisioterapia se enseña al paciente la importancia de la higiene postural y los beneficios de la actividad física para la buena movilidad del raquis y el fortalecimiento de las estructuras musculares.
- Atención y prevención secundaria: el tratamiento será según las causas del dolor vertebral pero en términos generales se enfoca en disminuir los síntomas y recuperar las funciones del paciente lo más rápido posible, evitando el reposo absoluto.
- Atención y prevención terciaria: se enfoca en garantizar un bienestar físico y emocional ayudando al paciente a ser más funcional a nivel laboral y social, por lo que se trabaja el acondicionamiento físico y la adaptabilidad.
Como parte esencial del tratamiento, debe tomarse en cuenta la individualidad de los síntomas del paciente, puesto que aunque puedan resultar similares para todos los pacientes con dolor lumbar, cada interpretación y percepción del mismo es distinta y por lo tanto, subjetiva. En ese sentido, el fisioterapeuta debe indagar de forma exhaustiva sobre los distintos elementos que influyen en la presencia del dolor, desde un enfoque integral y multifactorial.
En ese sentido, el tratamiento de las lumbalgias depende del tipo de dolor, la causa y la sintomatología. Por lo que es importante realizar una buena valoración del paciente en lo que respecta a todas las esferas.
Aspectos importantes a considerar en la evaluación Fisioterapéutica
- Evolución del dolor y tiempo de duración de la afección.
- Antecedentes relevantes (cirugías, actividad deportiva, profesión, rutina diaria, enfermedad actual, entre otros).
- Las banderas rojas como: paciente mayor de 50 años, pérdida de peso exagerada, uso de drogas, enfermedades sistémicas o terminales, entre otros.
- Las características del dolor durante el día y noche.
- Desencadenantes de los episodios de dolor.
- Alteraciones en la movilidad, sensibilidad, fuerza y funcionalidad del paciente en todas las posturas y posiciones.
- Pruebas complementarias como: la ecografía, radiografías, resonancias magnéticas, etc.
- El componente emocional y afectivo
- El componente conductual ante el dolor
- Modelo de percepción y discriminación del dolor
- Estado psicológico y cognitivo
Conociendo dichos aspectos es posible adecuar un tratamiento, ya que el mismo debe ser individualizado. Sin embargo, existen medidas generales como tratamiento terapéutico para combatir y aliviar los síntomas. De manera general, el tratamiento rehabilitador se enfocará en aliviar la sintomatología, mejorar la movilidad y recuperar la funcionalidad del paciente, objetivos que puede cumplir con la aplicación de distintas herramientas, técnicas y estrategias terapéuticas, entre las cuales destaca el movimiento como primicia.
- Evitar el reposo: en la medida de lo posible, es mejor evitar estar en cama o con poca actividad, ya que esto aumenta la pérdida de masa muscular y retrasa la recuperación. Lo más recomendable es moverse y realizar actividad en la medida que el dolor lo permita.
- Termoterapia: aplicada para aliviar la tensión muscular vertebral y paravertebral, produce relajación de los tejidos blandos y disminuye el dolor.
- Electroterapia: según criterios del especialista, puede utilizarse para la analgesia, la relajación muscular, estimulación de la contracción muscular y aumento de la fuerza.
- Terapia manual: incluye cinesiterapia pasiva, activa, activa-asistida y activa-resistida, dependiendo del tipo de lumbalgia y de los objetivos para la fase del tratamiento permiten tener un contacto directo con la piel y tejidos del paciente para reconocer rasgos patológicos como tumefacción, aumento de la temperatura, restricciones fasciales, limitaciones en el rango de movimiento y demás. Como tratamiento, resulta muy útil para la relajación de tensiones musculares, la eliminación de puntos de dolor y disminución de dolores miofasciales
- Tracción: su finalidad es provocar un estiramiento de las estructuras de soporte de la columna, liberando espacio a nivel del disco intervertebral y por tanto, disminuyendo la presión y sintomatología irradiada o referida.
- Reeducación postural: la higiene postural es importante para corregir malos hábitos de postura y ejecución de patrones de movimiento, por ello, es importante enseñar al paciente cómo moverse para conservar indemne la funcionalidad.
- Ejercicios de movilidad articular: empleados para favorecer los movimientos de juego articular y mantener la nutrición del cartílago y los discos intervertebrales, así como mejorar y/o conservar los rangos de movimiento articular funcionales.
- Fortalecimiento muscular: es importante recuperar la fuerza de los músculos (acortados o elongados) para eliminar las disfunciones miofasciales, alteraciones posturales y mantener un buen trofismo muscular.
- Entrenamiento de la flexibilidad: esto favorece la respuesta de los elementos pasivos de soporte (ligamentos longitudinales y ligamento amarillo) para mejorar la estabilidad estática y dinámica.
- Equilibrio estático y dinámico: responder adecuada y funcionalmente a los desequilibrios, cambios de posición, irregularidades en el suelo, movimientos repentinos y otros.
- Reeducación de la marcha: al presentar un dolor, es normal generar una marcha antálgica para disminuir los síntomas al momento de realizar cualquier actividad, por eso, al momento de la rehabilitación y a medida que se recupere funcionalidad, el paciente debe recuperar la forma adecuada de caminar para evitar otros problemas adaptativos a posteriori.
- Hidroterapia: que al combinar los ejercicios con las propiedades hidrodinámicas del agua y sus efectos terapéuticos en el cuerpo, ayuda a la recuperación de los pacientes y al fortalecimientos de los sistemas neuromuscular, cardiovascular y respiratorio.
- Fisioterapia invasiva: técnicas que facilitan el tratamiento rehabilitador y facilitan la recuperación del paciente en cuanto a tejidos blandos, alivio del dolor, mejora en los patrones de movimiento y reparación tisular
- Métodos complementarios: en este apartado se incluyen técnicas de relajación, de apoyo psicológico, de entrenamiento cognitivo-conductual y de autodescubrimiento y autopercepción.