El derrame pleural es la acumulación excesiva de líquido en la cavidad pleural. Se produce por patologías de la pleura propiamente dicha o por patologías que afectan a los mecanismos de regulación de formación y reabsorción de líquido pleural.
Causas del derrame pleural
Causas internas al pulmón:
Generadas directamente en el pulmón como pueden ser:
- Neumonía
- Absceso pulmonar
- Tumores: pulmonares o de la propia pleura: Si hay células tumorales en esa zona migran del parénquima pulmonar hasta la cavidad pleural y desencadenan un proceso inflamatorio.
Externas al pulmón como pueden ser:
- Traumatismo costal: una fractura costal con desplazamiento, lesiona la pleura produciéndose una Inflamación pleural y como consecuencia un derrame pleural.
- Desequilibrio entre la formación y reabsorción del líquido pleural.
- Insuficiencia cardiaca (es la más frecuente).
- Cirrosis hepática.
- Disminución de los niveles de proteína en sangre.
- Sarcoidosis: es una enfermedad sistémica caracterizada por la aparición de granulomas, que van a alterar la estructura y la función del órgano en el que se asientan.
- Algunas enfermedades crónicas renales como es el caso del síndrome nefrítico, derrame secundario a diálisis peritoneal.
- Embolia de pulmón.
- Enfermedades gastrointestinales: pancreatitis, rotura de esófago...
- Infecciones: pueden ascender células infecciosas a la cavidad pleural procedentes de otra zona, como puede ser la cavidad abdominal. Estas infecciones pueden pasar a la pleura, a través, del diafragma o procedentes de cualquier otro punto a distancia, llegando a través de la sangre a la cavidad pleural.
- La toma de determinados fármacos: nitrofurantoina, metotrexate, amiodarona...
Cualquiera de las causas enunciadas va a generar una reacción inflamatoria en las hojas pleurales, que si no se trata va a evolucionar hacia la aparición de adherencias entre las hojas pleurales, lo que se llama sínfisis pleural. Ésta si no se aborda adecuadamente, irá evolucionando hacia una fibrosis pudiendo, llegar a producir lo que se llama una paquipleuritis; es decir, una calcificación de la pleura en una zona determinada.
Tipos de derrame pleural
Los derrames pleurales se pueden clasificar según su aspecto y según su composición:
Clasificación de los derrames pleurales según su aspecto:
- Derrames serosos: son los más frecuentes. Se caracterizan por tener una tonalidad amarillo paja.
- Empiemas: son derrames purulentos, que poseen pus.
- Derrames hemáticos (que contienen sangre). Normalmente asociados a traumatismos torácicos que provocan sangrados de los vasos de la pared costal. En ausencia de traumatismos, la apariencia de un líquido hemorrágico o serohemorrágico es sugestivo de un proceso neoplásico (tumor). En ocasiones nos podemos encontrar un líquido de color parduzco que se origina en un absceso hepático.
- Quilosos: aspecto amarillento o lechoso, pueden deberse a la presencia de linfa, colesterol o empiema, en la cavidad pleural.
En la infección por asperjilus nos podemos encontrar un líquido de aspecto negruzco, además, la aparición de un líquido de aspecto verde amarillento sugiere un derrame reumatoide.
Clasificación de los derrames pleurales según su composición
- Trasudados: tienen mayor concentración acuosa que celular. Son derrames muy poco densos asociándose normalmente a alteraciones sistémicas.
- Exudados: tienen mayor concentración celular que acuosa. Su aspecto es más denso. Suelen ir asociados a enfermedades infecciosas o tumorales.
Clínica de los derrames pleurales
La irritación que produce el acúmulo de líquido en la pleura, da lugar a un dolor que tiene características pleuríticas, es decir, un dolor que se instaura de forma brusca y generalmente aumenta con los movimientos respiratorios, por lo que el paciente tiende a hacer respiraciones más superficiales. El dolor pleurítico, también puede aumentar con la tos, los movimientos del tronco y se alivia con la inmovilización del lado afectado. Estos pacientes adoptan una postura antálgica (para evitar el dolor) de concavidad hacia el lado afectado, las costillas van a estar verticalizadas, pueden aparecer contracturas musculares a nivel paravertebral y en los músculos intercostales de ese hemitórax. La contracción del hemidiafragma de ese lado va a estar inhibida y en el lado sano el paciente realizará una respiración apical. El pulmón afectado va a estar colapsado, por lo que no se puede expandir.
Estos pacientes, presentaran disnea (sensación de ahogo) que depende del tamaño del derrame, además de tos seca, sin expectoración. Por ello, en la auscultación se observa la ausencia de murmullo vesicular y se va a escuchar un ruido de roce pleural, y en la espirometría, el paciente presenta un patrón restrictivo ya que no se consigue una buena reexpansión del parénquima.
Diagnóstico del derrame pleural
Aunque es fundamental la historia clínica y la exploración física, es de gran relevancia también, la toracocentesis, que permite analizar el líquido. Se indica la toracocentesis en derrames pleurales de etiología desconocida y con más de un centímetro hasta la pared.
La broncoscopia, puede aportar también información. Si el diagnostico no es concluyente se puede recurrir a la realización de una biopsia transparietal o por toracoscopia.
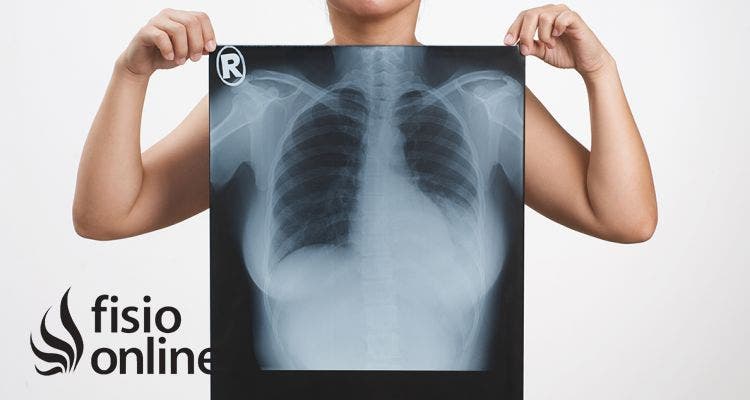
Diagnóstico por imagen
El derrame se hace visible en la radiografía cuando es mayor de 75 ml, puede aparecer libre o encapsulado. En caso de que existan dudas, es recomendable la realización de una radiografías varias posiciones para observar si con los cambios de posición se modifica el derrame. En caso de que esto suceda, nos indica que el derrame no está adherido, mientras que si no cambia de posición, la imagen radiográfica muestra que el derrame está fibrosado.
En algunos casos la ecografía de tórax puede proporcionar más información, se utiliza para guiar la toracocentesis en derrames pequeños o encapsulados.
El TAC se utilizará en caso de que exista patología pulmonar asociada o cuando se quiera definir mejor la localización anterior o posterior del proceso. También será útil para diferenciar una lesión pleural de una lesión en el parénquima pulmonar.
En casos de derrames masivos el mediastino puede ser empujado por la presión ejercida por el líquido. Las técnicas de diagnóstico por imagen ayudan a determinar este desplazamiento.
Tratamiento de fisioterapia de los derrames pleurales
El tratamiento hospitalario inicial tiene como principal objetivo eliminar el derrame por medio de un drenaje para evacuar el líquido. En aquellos casos en los que el drenaje no sea suficiente, puede que sea necesario aspirar para agilizar la eliminación.
Podemos encontrarnos dos tipos de pacientes, el paciente que recibe tratamiento conservador: basado en el drenaje y la aspiración o el paciente con derrame pleural resistente y recidivante que cursa con adherencias entre las hojas pleurales que requiere cirugía.
El tratamiento fisioterápico dependerá del tratamiento hospitalario que el paciente reciba.
Objetivos del tratamiento fisioterápico
Los objetivos específicos de fisioterapia vamos a encontrarlos en los casos del paciente con tratamiento conservador, ya que en los casos de cirugía el tratamiento de cirugía será el de la fisioterapia en cirugía cardiaca.
- Ayudar a acelerar la evacuación del líquido.
- Reducir o evitar la aparición de adherencias/fibrosis.
- Reexpandir el parénquima pulmonar.
- Evitar las alteraciones en la mecánica respiratoria.
- Evitar el acumulo de secreciones aunque estos pacientes tienen hipersecreción pero por su baja capacidad ventilatoria pueden acumularse secreciones.